Нарушения гемостаза. ДВС-синдром и ТЭЛА
Гемостаз - это совокупность биологических процессов, участвующих в поддержании целостности стенок кровеносных сосудов и жидкого состояния крови и обеспечивающих предупреждение купирование кровотечений.
Патология Гемостаза.
Различают Два Механизма Гемостаза:
-
Тромбоцитарно-Сосудистый (обеспечивает остановку кровотечений вмикрососудах снизким кровяным давлением)
-
Коагуляционный (обеспечивает остановку кровотечения в крупных сосудах)
Этапы процесса гемостаза:
-
Первичный или тромбоцитарно-сосудистый. В нем участвуют сосуды и тромбоциты. Продолжительность фазы – 3-5 минут. Конечный продукт – образование тромба.
-
Вторичный гемостаз или ферментативная коагуляция. В нем участвуют плазменные факторы свертывания и тромбоцитарный фактор. Фаза длится 5-10 минут. Конечный продукт – фибриновый тромб.
-
Фибринолиз – процесс, приводящий к растворению тромба. Его длительность 48 -72 ч.
Тромбоцитарно –сосудистый гемостаз
Роль тромбоцитов в первичном гемостазе
-
Тромбоциты первыми появляются в месте повреждения, адгезируют (прилипают) к поврежденным клеткам эндотелия, набухают и образуют отростки
-
Начинается агрегация тромбоцитов, склеивание их между собой , набухание и образование тромба
-
Из тромбоцитов высвобождаются дополнительные индукторы агрегации, что делает процесс необратимым
-
В этих процессах участвуют простагландины, которые синтезируются практически во всех тканях и органах
-
В последующем наступает ретракция (сокращение) тромба, что делает его непроницаемым для тока крови
-
В этой зоне образуется тромбин, который завершает процесс агрегации
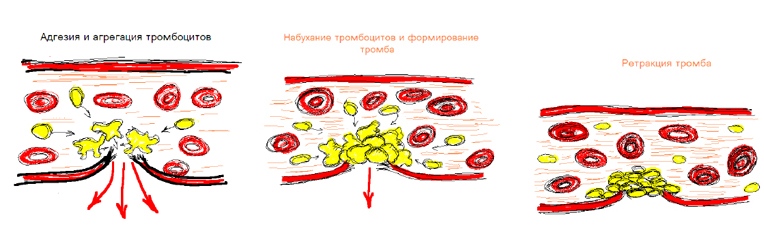
Тромбоцитарный гемостаз обеспечивает остановку кровотечения в мелких сосудах с низким кровяным давлением.
В более крупных сосудах, особенно мышечного типа, с большим кровяным давлением, ведущую роль в обеспечении гемостаза играет свертывающая (коагуляционная) система крови.
Коагуляционный гемостаз
(ферментативная коагуляция)
Свертывание крови – сложный многоэтапный (каскадный) ферментативный процесс.
В нем участвуют:
-
Энзимы процессов свертывания
-
Мембранные фосфолипиды
В норме
Факторы свертывающей системы циркулируют в неактивном состоянии, а антикоагулянты – в активном, что обеспечивает жидкое состояние крови.
Обратите внимание! Значительный избыток «запаса» факторов коагуляции, с одной стороны, является гарантией надежной остановки кровотечения, с другой – представляет угрозу массивного тромбоза при снижении активности антикоагулянтного звена.
Фибринолитическая система
Является антагонистом свертывающей системы.
Осуществляет асептическое растворение тромба – фибринолиз.
Последний препятствует распространению тромба по сосудистой системе от места его образования и обеспечивает лизис фибрина при его появлении в общей циркуляции, т.о., поддерживая нормальное кровообращение.
Диссеминированное внутрисосудистое свертывание
Коагулопатическими называют кровотечения, связанные с нарушением процесса гемостаза.
Они возникают:
-
при травмах и хиургических вмешательствах
-
после кровотечения
-
после реанимационных мероприятий
-
в послеоперационном периоде
-
при врожденной неполноценности свертывающей системы крови
-
при расстройствах гемокоагуляции в ходе развития заболевания и его лечения
При этих состояниях возможны варианты:
-
повреждение тромбоцитов
-
недостаток плазменных фактором свертываемости
-
первичный фибринолиз
-
тромбогеморрагический синдром
Синдром диссеминированного внутрисосудистого свертывания
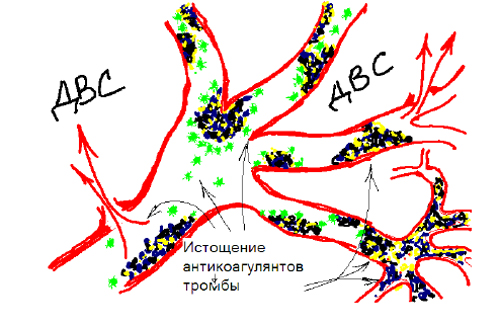
Одна из наиболее частых и распространенных форм патологии гемостаза. ДВС-синдром – сложный патологический процесс, характеризующийся распространенным свертыванием крови с агрегацией клеток и ведущий к расстройству микроциркуляции, развитию тромботических процессов и геморрагий.
Суть ДВС-синдрома заключается в развитии рассеянного свертывания крови в сосудистом русле с образованием огромного количества микросгустков и агрегатов клеток крови.
Синдром неспецифичен и может возникнуть при различных патологических состояниях, сопровождающихся значительной активацией свертывающей системы крови и поступлением в кровь большого количества тканевого тромбопластина или других активаторов коагуляции.
Это вызывает:
-
Блокирование органного и тканевого кровообращения с глубокими дистрофическими нарушениями
-
Повышенное потребление факторов свертывания вызывают нарушение процесса гемокоагуляции и патологическую кровоточивость
Клинические проявления ДВС-синдрома
Течение ДВС-синдрома
-
Молниеносное
-
Острое
-
Подострое
-
Затяжное
-
Хроническое
-
Рецидивирующее
-
Латентное
Патогенез ДВС-синдрома различается в зависимости от вызвавшей его причины, в связи с чем выделяют:
- Первичное поражение сосудистой стенки
- Первичное поступление в кровоток прокоагулянтов
- Первичное воздействие на тромбоциты
- Формы смешанного патогенеза
Патофизиология и клиническое течение ДВС-синдрома
Выделяют четыре стадии ДВС-синдрома:
- Гиперкоагуляция – характеризуется активацией первой фазы свертываемости крови в условиях стаза форменных элементов крови и ацидоза
- Коагулопатия потребления – в тромбах потребляются компоненты свертывания крови – плазменные и клеточные. Начинается постепенно усиливающееся кровотечение
- Фибринолиз – количество фибриногена снижается, количество активаторов фибринолиза повышается. Происходит истощение запасов плазминогена крови, что приводит к лизису донорских сгустков при отсутствии лизиса уже образовавшихся микротромбов. Клинически – профузное кровотечение.
- Восстановления – при купировании основного процесса, наблюдается постепенное восстановление гемостаза. Возможны «остаточные тромбозы»
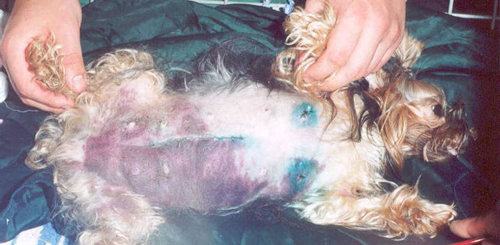
Клиническая картина острой и подострой форм ДВС-синдрома
-
Геморрагические проявления (кожные петехиальные высыпания, гематомы в мечте инъекций, массивные кровотечения из полости матки, носа, пищеварительного тракта и т.д.)
-
Тромботические проявления (внезапная ишемия конечностей, инфаркт-пневмонии, тромбозы мезентериальных сосудов, некрозы в области кончика носа, ушной раковины и т.д.)
-
Нарушения функции внешнего дыхания (одышка, синюшность слизистых вследствие поражения легких как «первого фильтра» микротромбэмболами)
Диагностика ДВС-синдрома очень сложна и трудоемка
Используя общедоступные и общепринятые методы можно поставить диагноз «ДВС» при наличии шока, сепсиса, тромбогеморагий, ОПН, острой легочной недостаточности и т.д. В 15% случаев при наличии ДВС-синдрома лабораторные данные колеблются в пределах «нормы».
Но это будет поздняя и нередко уже бесполезная диагностика.
Лечение
Должно быть этиотропным, патогенетическим, комплексным и синдромным
В настоящее время оптимально сбалансированным источником утраченных в процессе диссеминированного свертывания крови про- и антикоагулянтов считается свежезамороженная плазма.
Основная цель ее применения уравновесить соотношение факторов свертывания крови и антикоагулянтов.
Лечение и интенсивная терапия при
ДВС-синдроме
-
Устранение основных этиологических факторов ( остановка кровотечения, радикальное акушерское вмешательство, массивная антибактериальная терапия при сепсисе и т.д.)
-
Противошоковая терапия
-
Нормализация гемостаза
Нормализация гемостаза:
-
При подозрении на начало развития ДВС-синдрома – переливание свежей «теплой» крови
-
В стадии гиперкоагуляции – гепарин из расчета 20-30 Ед/кг каждые 3-4часа или фраксипарин 0,1-0,3 мл 2-3 раза в день
-
Ингибиторы протеаз (контрикал, аминокапроновая кислота)
-
Улучшение микроциркуляции (реополиглюкин, трентал)
-
Активация фибринолитической системы крови (компламин, никотиновая кислота)
-
Гемодилюция (р-ры Рингера,Гартмана, физиологичский)
-
Применение эфферентных методов детоксикации (плазмаферез)
Учитывая опасность развития медикаментозно обусловленных геморрагических осложнений, предпочтительным является применение низкомолекулярных гепаринов.
Эти препараты обладают преимущественно антитромботическим, а не антикоагулянтным эффектом, следовательно, риск кровотечений при их применении меньше.
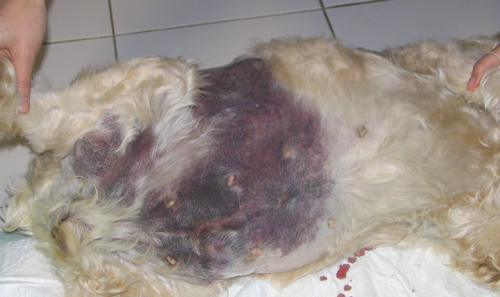
ДВС-синдром в раннем послеоперационном периоде
Тромбоэмболическая болезнь
Факторы, влияющие на тромбообразование
(триада Вирхова, 1856)
-
Повреждение эндотелия сосудов или эндокарда – стимулирует адгезию тромбоцитов и активацию каскада свертывания крови
-
Изменения тока крови - замедление кровотока или турбулентный кровоток
-
Изменения физико-химических свойств крови – сгущение крови, увеличение вязкости крови, увеличение уровня фибриногена и количества тромбоцитов
Наиболее частые причины тромбоза:
-
Болезни сердечно-сосудистой системы
-
Злокачественные опухоли
-
Инфекции
-
Послеоперационный период
Морфология и типы тромбов
-
Белый тромб
-
Красный тромб
-
Смешанный тромб
-
Гиалиновый тромб
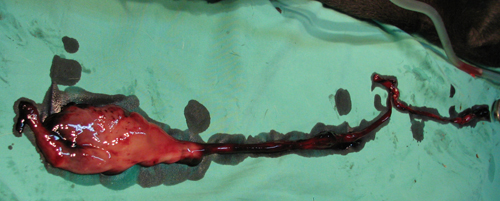
Смешанный тромб длиной 37 см
Исход тромбоза
Образование тромбов вызывает ответную реакцию организма, направленную на уничтожение тромба и восстановление кровотока
Механизмы:
-
Лизис тромба
-
Организация и реканализация
-
Петрификация тромба
-
Септический распад ромба
Тромбоэмболия легочной артерии (ТЭЛА)
Острая закупорка легочного ствола тромбом с резким нарушением кровообращения и дыхания.
Наиболее вероятными местами тромбообразования являются правое предсердие, нижняя полая вена, яремные, бедренные и брыжеечные вены.
(Л.Тилли, Ф.Смит. Болезни кошек и собак, 2001).
Основные причины ТЭЛА у собак:
-
Болезнь «сердечных червей» (дирофиляриоз)
-
Гиперадренокортицизм
-
Нефротический синдром
-
Диссеменированное внутрисосудистое свертывание
-
Опухоли
-
Переломы
-
Панкреатиты
-
Заболевания миокарда
-
Иммунная гемолитическая анемия
-
Сепсис
-
Инородные тела
(Вейн Е. Вингфилд, 2000)
Патогенез ТЭЛА
-
Механическая обструкция легочного сосудистого русла
-
Гуморальные нарушения
Механическая окклюзия (закупорка) артериального сосудистого русла легких
-
Вызывает увеличение легочного сосудистого сопротивления
-
Препятствует выбросу крови из правого желудочка и недостаточному заполнению левого желудочка
-
Приводит к легочной гипертензии, острой правожелудочковой недостаточности и тахикардии
-
Вызывает снижение сердечного выброса и артериального давления
-
Хвост тромба может распространяться в каудальную полую вену, вызывая окклюзию печеночной и почечной вен
-
Появляется неперфузируемый, но вентилируемый участок легкого – «мертвое пространство»
-
Ткань легких спадается и развивается бронхиальная обструкция
-
Снижается выработка альвеолярного сурфактанта, что усугубляет ателектаз
-
Развивается артериальная гипоксемия
-
В 10-30% случаев развивается инфаркт легкого (особенно часто при наличии митрального стеноза и хронических обструктивных заболеваний легких)
Гуморальные факторы
-
Не зависят от степени окклюзии артерии
-
Гипоксемия приводит к выбросу в кровь биологически активных веществ из агрегатов тромбоцитов в тромбе (серотонина, гистамина, тромбоксана)
В эксперименте на животных показано, что они вызывают тахипноэ, легочную гипертензию, артериальную гипотонию даже в отсутствие массивной окклюзии легочной артерии.
Клиническая картина и течение ТЭЛА зависят:
-
от количества и калибра обтурированных легочных стволов
-
темпа развития эмболического процесса
-
степени возникших при этом гемодинамических расстройств
Различают три клинических варианта
-
Внезапная одышка неясного происхождения (тахипноэ, тахикардия, патологии со стороны легких не отмечается, отсутствуют признаки правожелудочковой недостаточности)
-
Острое легочное сердце (признаки острой правожелудочковой недостаточности, артериальная гипотензия, тахипноэ, тахикардия)
-
Инфаркт легкого (клинические проявления зависят от степени окклюзии артерий и проявляются: беспокойством животного, слабостью, одышкой, кровохарканьем, тахикардией, крепитацией, влажными хрипами, повышением температуры тела, в 50% случаев развивается экссудативный геморрагический плеврит)
В зависимости от локализации тромбоэмбола различают:
-
Массивную ТЭЛА, при которой тромбоэмбол локализуется в основном стволе или в главных ветвях легочной артерии
-
Субмассивную ТЭЛА – эмболизация долевых и сегментарных ветвей
-
Тромбоэмболию мелких ветвей легочной артерии
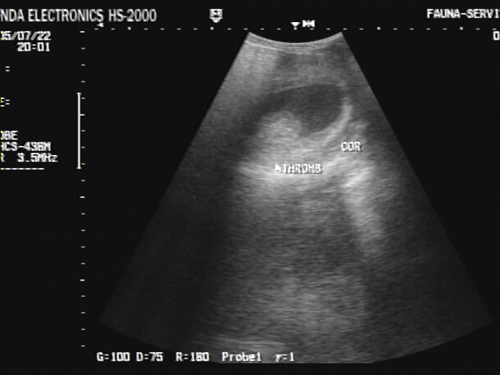
Субмассивная тромбоэмболия правого желудочка
Классификация ТЭЛА по В.А.Жмуру
-
Молниеносная форма – смерть наступает в течение 10-15 минут (асфиктическая, коллаптоидная; поражения легкого нет)
-
Быстрая форма – смерть наступает через 30-60мин. (асфиктическая, коллаптоидная; в легких – застойные явления)
-
Замедленная форма – смерть наступает через несколько часов (асфиктическая, коллаптоидная; в легких – признаки инфаркта)
-
Стертая форма – смерть в отдаленном периоде (дыхательная и сердечная недостаточность; в легких – инфаркт-пневмония)
Диагностические тесты при ТЭЛА
-
Полный клинический анализ крови
-
Биохимический анализ крови
-
Общий анализ мочи
-
Тест на содержание антитромбина III
-
Стимуляционный тест с адренокортикотропным гормоном
-
Определение антигена болезни «сердечных глистов»
-
Эхокардиография, электрокардиография
-
Ультразвуковая допплерография
-
Тест на содержание гормонов щитовидной железы
-
Рентгенография органов грудной клетки
-
Определение газов артериальной крови
-
Исследование соотношения вентиляции/перфузии
-
Коагулограмма
-
Тест Кумбса
Рентгенологические признаки ТЭЛА (неспецифичны)
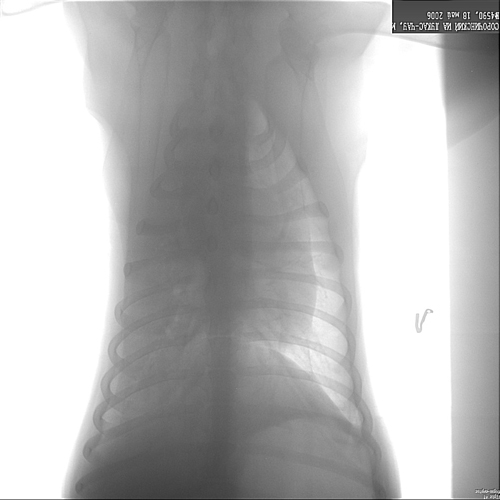
Массивная тромбэмболия правых ветвей легочной артерии
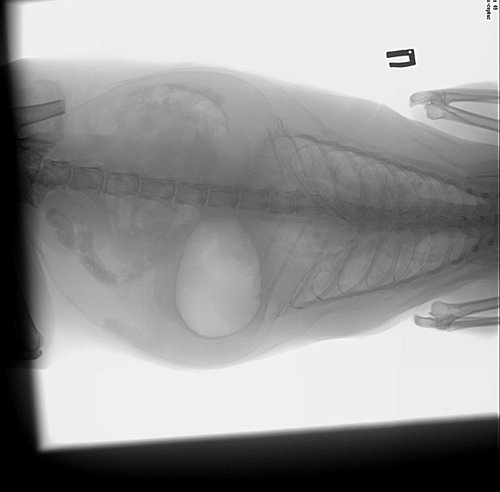
Тромбоэмболия мелких легочных артерий
Лечение ТЭЛА
При подозрении развития ТЭЛА
-
Соблюдение строгого постельного режима (введение седирующих препаратов – нейролептанальгезия)
-
Катетеризация вены для проведения инфузионной терапии
-
Внутривенное болюсное введение 10-20000 ЕД гепарина
-
Ингаляция кислорода
-
При развитии кардиогенного шока инфузия допамина, реополиглюкина, при присоединении инфаркт-пневмонии - антибиотикотерапия
Дальнейшее лечение больных животных с ТЭЛА
-
Устранение вазо-вазального внутрилегочного рефлекса (спазмолитики)
-
Антитромботическое лечение (гепарин в/в струйно 300-500 ЕД/кг, затем 5000 ЕД/час 7-10 дней, или фраксипарин 1-2 раза в сутки)
-
Тромболитическая терапия (стрептокиназа, урокиназа, фибринолизин) при угрожающей жизни массивной и субмассивной ТЭЛА
-
Инфузионная управляемая терапия с медленным введением жидкости
-
Инотропная поддержка – допамин или норадреналин медленно капельно внутривенно
-
Поддерживающая антитромботическая терапия: гепарин+реополиглюкин+трентал+никотиновая кислота
-
Антибиотикотерапия
Профилактика ТЭЛА
Классификация риска развития ТЭЛА
-
Низкий риск – небольшие хирургические вмешательства у молодых пациентов без сопутствующих факторов риска
-
Умеренный риск – большие хирургические вмешательства у пациентов пожилого и старческого возраста без дополнительных факторов риска; небольшие хирургические вмешательства у пациентов с дополнительными факторами риска
-
Высокий риск – большие хирургические вмешательства у пациентов пожилого и старческого возраста с дополнительными факторами риска
-
Очень высокий риск – объемные хирургические вмешательства на фоне злокачественных новообразований, при состоянии гиперкоагуляции, переломы бедра, политравма, повреждения спинного мозга
Общие факторы риска
-
Пожилой и старческий возраст (снижение эластичности и тонуса сосудов, изменения макрогемодинамики)
-
Хроническая застойная сердечная недостаточность
-
Сосудистые заболевания
-
Злокачественные новообразования любой локализации, особенно с локализацией в тазу и брюшной полости
-
Беременность ожирение заболевания крови
-
Воспалительные заболевания кишечника
-
Генерализованные инфекции
-
Нефротический синдром
-
Гиперэстрогенизация
-
Гиподинамия
Профилактика ТЭЛА у больных хирургического профиля
Общая хирургия
Фраксипарин 0,3 мл за 2-3 часа до операции и через 12 часов после операции, а затем 1 раз в сутки в течение 7 дней
Ортопедия и травматология
Фраксипарин 0,3-0,6 мл за 12 часов до операции и через 12 часов – после. Затем 1 доза фраксипарина в сутки в течение 20 дней
Фраксипарин
-
Раствор для инъекций 0,6 мл содержит 5700 МЕ анти-Ха-факторной активности (для животных рекомендуемая доза должна составлять 110 – 150 МЕ анти-Ха факторной активности на 1 кг массы тела)
Клинические случаи развития тромбоза аорты и ТЭЛА
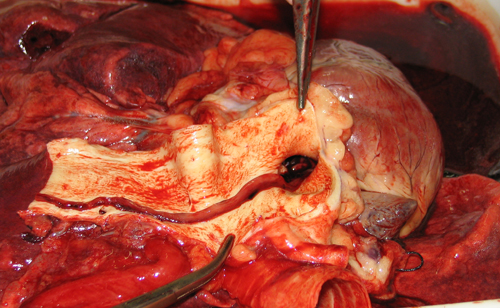
Белый тромб в аорте, выявленный после аутопсии, предпринятой по поводу остеосаркомы.
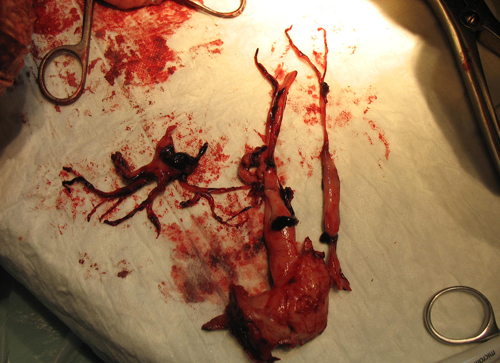
Массивная ТЭЛА, ставшая причиной внезапной гибели собаки на фоне отсутствия клинических признаков заболевания.
Выводы:
-
Тромбоэмболическая болезнь является грозным, зачастую фатальным осложнением многих заболеваний
-
При тяжелых соматических заболеваниях, проведении объемных операций (особенно травматологических и онкологических) необходимо проводить профилактику ТЭЛА
-
В предоперационном периоде необходимо проводить полное всестороннее обследование животных с целью выявления факторов риска развития ТЭЛА
-
В ветеринарной медицине ТЭЛА изучена недостаточно, статистические данные развития этого осложнения практически отсутствуют
-
По данным ветеринарного госпиталя «Фауна сервис» ТЭЛА является причиной гибели животных при различных тяжелых заболевания более, чем в 50% случаев
| ПН | ВТ | СР | ЧТ | ПТ | СБ | ВС |
|---|---|---|---|---|---|---|
| 1 | 2 | 3 | ||||
| 4 | 5 | 6 | 7 | 8 | 9 | 10 |
| 11 | 12 | 13 | 14 | 15 | 16 | 17 |
| 18 | 19 | 20 | 21 | 22 | 23 | 24 |
| 25 | 26 | 27 | 28 | 29 | 30 | 31 |